Diagnostyka bezdechu sennego
Jak wygląda badanie snu i co naprawdę oznaczają jego wyniki? Polisomnografia, poligrafia, badanie w domu – bez tajemnic.
O czym ta strona
Masz podejrzenie bezdechu sennego i skierowanie na badanie snu. I co teraz?
Na tej stronie opisuję, jak wygląda diagnostyka w praktyce: czym jest polisomnografia (PSG), czym jest poligrafia (badanie domowe), kiedy które badanie ma sens i na co uważać w opisie wyniku.
(1) PSG to najpełniejsze badanie (pracownia snu), bo rejestruje także sen i jego fazy.
(2) Poligrafia jest prostsza i często wystarcza przy typowym podejrzeniu bezdechu obturacyjnego, ale nie jest najlepszym wyborem w każdej sytuacji.
Jeśli masz złożone choroby serca/płuc, podejrzenie bezdechu centralnego albo nietypowe objawy, warto zapytać lekarza, czy PSG nie będzie lepszym pierwszym krokiem.
Zrób badanie, weź wynik i przejdź do strony Interpretacja wyników. Tam tłumaczę AHI, typy zdarzeń, saturację i co z tego wynika dla leczenia.
Polisomnografia vs poligrafia
Dwa główne badania snu. Każde ma swoje miejsce w diagnostyce.
Polisomnografia (PSG)
Pełne badanie snu w pracowni
Poligrafia (PG)
Uproszczone badanie w domu
DISE – endoskopia snu w znieczuleniu
DISE (Drug-Induced Sleep Endoscopy) to badanie, w którym lekarz ogląda górne drogi oddechowe kamerą, gdy pacjent jest w płytkim znieczuleniu (symulacja snu). Pozwala zobaczyć dokładnie gdzie i jak dochodzi do blokowania oddechu: podniebienie miękkie, nasada języka, nagłośnia, ściany gardła.
Jeśli rozważasz operację (korekcja przegrody, UPPP, zabieg na podniebieniu, stymulator nerwu podjęzykowego) – DISE powinno być wykonane wcześniej. Bez niego chirurg operuje trochę „w ciemno”, bo nie wie, na jakim poziomie dochodzi do kolapsów. Różni pacjenci mają różne mechanizmy i to badanie pozwala dobrać odpowiednią procedurę.
DISE nie jest potrzebne, jeśli planujesz terapię CPAP – wtedy wystarczy standardowe badanie snu.
Badania uzupełniające
O tym, czy i jakie badania dodatkowe są potrzebne, decyduje lekarz. Oto najczęściej zlecane i po co je się robi.
Spirometria
Ocena wydolności płuc – pojemność i przepływ powietrza. Pozwala wykluczyć lub potwierdzić współistniejącą POChP, astmę lub inne choroby restrykcyjne, które mogą nakładać się na bezdech.
Gazometria
Analiza gazów we krwi tętniczej (O2, CO2, pH). Pokazuje, czy organizm ma problem z wymianą gazową nie tylko w nocy, ale i w ciągu dnia. Podwyższone CO2 może wskazywać na hipowentylację.
Kapnografia
Ciągły pomiar CO2 w wydychanym powietrzu. Wykrywa hipowentylację, czyli sytuację, gdy pacjent oddycha, ale za płytko – CO2 rośnie, a tlenu brakuje. Uzupełnia obraz z pulsoksymetrii.
Badania obrazowe
RTG klatki piersiowej, TK/MRI głowy i szyi, cefalometria. Pozwalają ocenić anatomię dróg oddechowych, wielkość migdałków, pozycję żuchwy, szerokość gardła. Przydatne przed planowaną operacją.
Konsultacja kardiologiczna
Bezdech senny mocno obciąża serce – nadciśnienie, arytmie (szczególnie migotanie przedsionków), niewydolność serca. Kardiolog oceni, czy serce jest OK i czy bezdech nie pogarsza istniejących problemów.
Konsultacja laryngologiczna
Laryngolog ocenia drogi oddechowe: przegrodę nosową, migdałki, podniebienie miękkie, nasadę języka. Kluczowe gdy chrapanie jest dominujące, nos jest zatkany lub rozważasz zabieg chirurgiczny.
Konsultacja neurologiczna
Neurolog sprawdza, czy za zaburzeniami snu nie stoją inne problemy: narkolepsja, zespół niespokojnych nóg, bezdechy centralne pochodzenia neurologicznego, choroby nerwowo-mięśniowe.
Przeczytaj więcej o badaniach snu

Diagnostyka bezdechu krok po kroku: od lekarza do badania snu
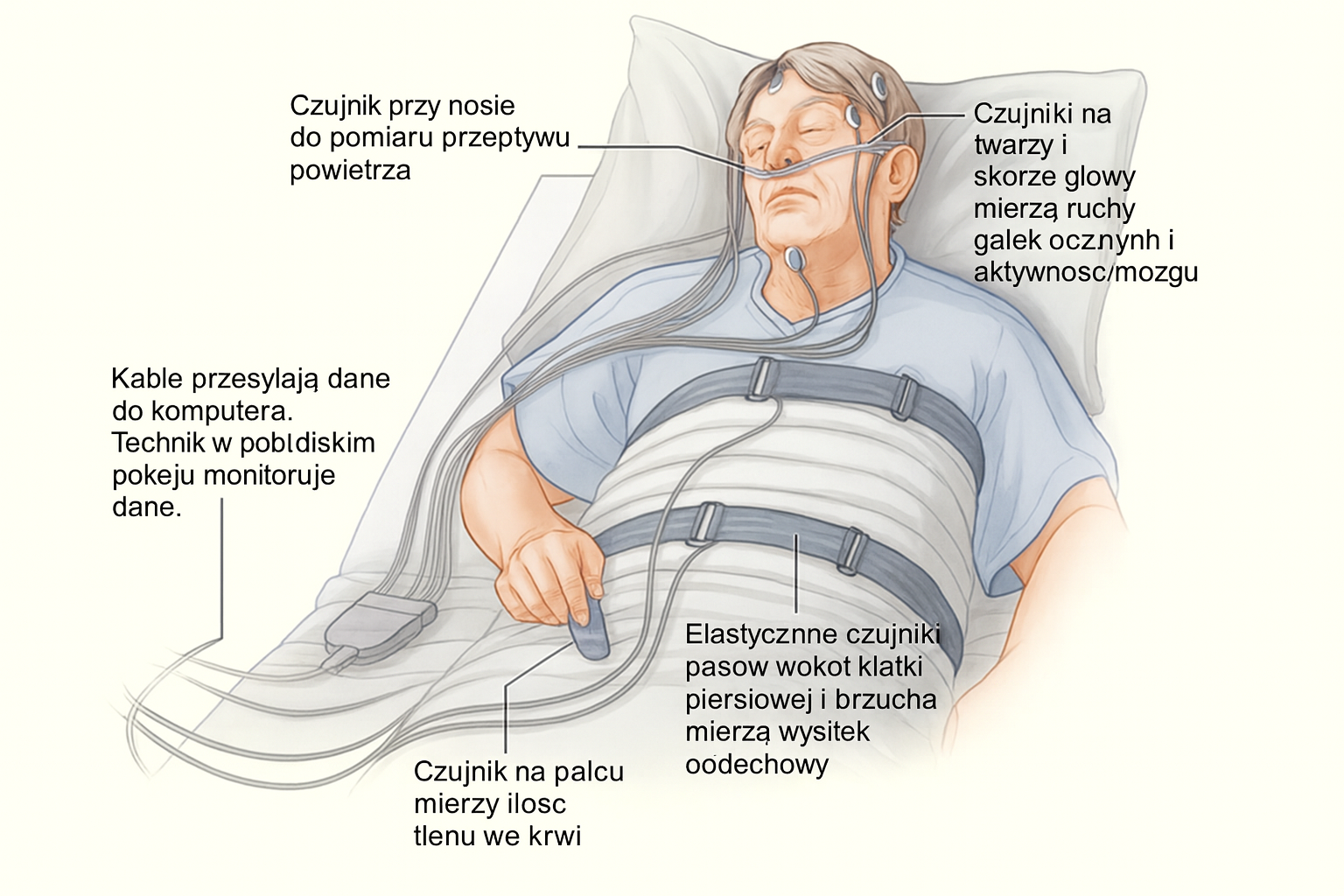
Wszystko na temat polisomnografii i poligrafii

Kontrola saturacji w terapii CPAP (pulsoksymetria)

Zaburzenia snu to nie tylko bezdechy

Diagnoza bezdechu bez lekarza? Czy CPAP może być narzędziem diagnostycznym?

Jak ustawić ciśnienie | protokół miareczkowania
Przed badaniem? Po badaniu? Pytaj na grupie
Jak się przygotować, jak czytać wynik, do kogo iść dalej. Na grupie „Bezdech Senny” codziennie ktoś przechodzi przez to samo co Ty.
Masz już wynik badania?
Na następnej stronie tłumaczę co oznaczają AHI, ODI, saturacja i kiedy trzeba zacząć leczenie.
Przejdź do interpretacji wyników