Pacjenci z COVID-19 wydają się zachowywać w sposób nieco odmienny w porównaniu z innymi pacjentami z zespołem ostrej niewydolności oddechowej(ARDS). Nie jest to oparte na danych „wysokiego szczebla”, ale wydaje się być tematem pojawiającym się w doniesieniach z różnych ośrodków. Kilka istotnych punktów to:
- Wśród wentylowanych mechanicznie pacjentów obserwuje się potrzebę zastosowania niskiego dodatniego ciśnienia końcowo-wydechowego (driving pressure). W związku z tym wydaje się, że podatność płuc jest dość standardowa (w przeciwieństwie do większości pacjentów z „klasycznym” ARDS).
- „Cicha hipoksemia” – normalna podatność płuc może powodować, że przed intubacją pacjenci wykonują stosunkowo niewielką pracę oddechową (w porównaniu do stopnia zaawansowania hipoksemii).
- Płuca o wysokiej rekrutacji – pacjenci często dobrze reagują na rekrutację, stosując wysoki poziom PEEP lub APRV (n=1 dla tej ostatniej).
- Korzystna odpowiedź na pozycję brzuszną- wraz z typowymi wynikami tomografii komputerowej w zakresie peryferyjnych konsolidacji płuc, może wskazywać na istotny udział niedodmy bibasilarnej (częściowego zapadnięcia płuc)
COVID-19 nie zachowuje się więc jak typowy ARDS, co sugeruje, że właściwe byłoby potraktować go w nieco inny sposób.
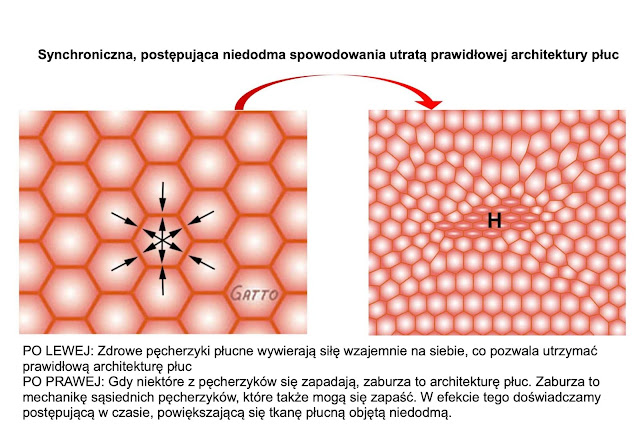
Niektórzy pacjenci mogą mieć postępujące zapadanie się pęcherzyków płucnych, jak pokazano powyżej. Pęcherzyki płucne zaczynają się zapadać, co zniekształca architekturę płuc i sprzyja zapadaniu się także sąsiednich pęcherzyków płucnych. Pozostawienie ich bez kontroli może prowadzić do stopniowego pogarszania się stanu, co ostatecznie doprowadzi do konieczności intubacji.
Po zaintubowaniu pacjenta, wysoki poziom dodatniego ciśnienia w drogach oddechowych rekrutuje (rozszerza) zapadające się pęcherzyki płucne. W ten sposób w ciągu kilku godzin pacjent może powrócić od 100% FiO2, do znacznie niższego zapotrzebowania na tlen.
Najlepszy tryb nieinwazyjnej wentylacji mechanicznej?
Powyższy model sugerowałby, że pacjenci COVID tak naprawdę potrzebują dodatniego ciśnienia w drogach oddechowych bardziej niż cokolwiek innego. Wysiłek oddechowy jest przez nich zazwyczaj dobrze tolerowany – mogą więc nie potrzebować dużo mechanicznego wspomagania pracy oddechowej (w istocie wentylacja mechaniczna może prowadzić do szkodliwego zwiększenia objętości oddechowej).
Najlepszym sposobem na zapewnienie odpowiedniej wartości nadciśnienia jest po prostu zastosowanie aparatu CPAP. CPAP może nie wydawać się tak zaawansowany jak inne metody wentylacji mechanicznej, ale skutecznie zapewnia dodatnie ciśnienie mogące poprawić rekrutacje.
CPAP może mieć kilka zalet przy COVID:
– CPAP zapewnia maksymalne średnie ciśnienie w drogach oddechowych bez konieczności intubacji
– CPAP nie zwiększa objętości oddechowej, a więc jest bardziej chroniącym płuca schematem wentylacji.
– Przy zastosowaniu systemu zamkniętego i filtrów wirusowych, może to być w miarę bezpieczne w odniesieniu do przenoszenia wirusa (nic z COVID-19 nie jest w 100% bezpieczne).
Wskazówki jak można stosować CPAP
– Ciśnienie przy COVID może być tolerowane do dość wysokiego poziomu (np. 15-18 cm). Stosowanie zbyt wysokiego ciśnienia może jednak wywołać niepożądane skutki uboczne takie jak problemy z żołądkiem (Bouvet i in., 2014).
– FiO2 może być miareczkowany w zależności od saturacji pacjenta. Korzystna reakcja na CPAP odzwierciedlałaby się w rekrutacji płuc i spadających wymaganiach dotyczących FiO2. Alternatywnie, rosnące wymagania dotyczące FiO2 sygnalizowałyby niepowodzenie CPAP i potrzebę intubacji.
– stosujemy maski ustno-nosowe (opcjonalnie dostępne są także maski „nagłowne”)
– Monitorowanie:
◦ Stan psychiczny
◦ Utlenowanie (saturacja krwi, potrzeby FiO2)
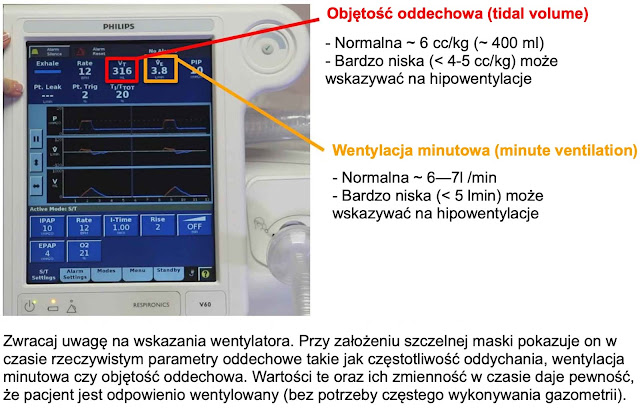
◦ Skuteczność wentylacji (objętość oddechowa, wentylacja minutowa, wskaźniki gazometryczne)
Jaka jest rola CPAP w leczeniu COVID-19?
Tego tak naprawdę jeszcze dzisiaj nie wiemy. Istnieje wiele mocnych opinii, ale prawie brak jest danych (zwłaszcza danych specyficznych dla COVID-19). Większość dostępnych dowodów w odniesieniu do „wentylacji nieinwazyjnej” składa się z BiPAP (a nie z CPAP). Rzeczywiście, te dwa sposoby wentylacji są niezmiennie wrzucane do jednego worka (mimo że są do pewnego stopnia różne).
CPAP z pewnością nie jest leczeniem z wyboru dla wszystkich pacjentów chorujących na COVID-19. Jednakże może on potencjalnie odgrywać ważną rolę w pewnych sytuacjach:
- Pacjent z pogarszającą się hipoksemią (np. wymagający ~50-60% FiO2), który jest stabilny, świadomy i nie ma innych niewydolności narządowych.
- Pacjenci, którzy nie chcą być zaintubowani (DNR/DNI).
- Brak dostępu do respiratorów mechanicznych (istnieje duży zapas urządzeń CPAP, które są używane do obturacyjnego bezdechu sennego. Jeśli CPAP mógłby zapobiec intubacji u 20-40% pacjentów, mogłoby to znacząco pomóc zapobiec wyczerpaniu się respiratorów!)
- Brak obecnego zespołu zdolnego do zaintubowania chorego (np. małego szpitala bez środków niezbędnych do natychmiastowej intubacji)
Jak w przypadku wszystkich innych form wentylacji nieinwazyjnej, kluczem do bezpieczeństwa jest staranny monitoring. Jest to szczególnie istotne w przypadku pacjentów z COVID-19, u których może dojść do tzw.”cichej hipoksemii” (co powoduje, że wyglądają oni znacznie lepiej niż w rzeczywistości).
PODSUMOWANIE:
- COVID-19 wydaje się powodować nietypową formę niewydolności oddechowej, z głęboką hipoksemią, ale prawidłową podatnością płuc. Może to być spowodowane roszproszoną niedodmą.
- CPAP może być dla tych pacjentów pożądanym sposobem nieinwazyjnego wsparcia oddechu. CPAP jest metodą, która zapewnia najsilniejszą rekrutację płuc (najwyższe średnie ciśnienie w drogach oddechowych). Jego zaletą jest również unikanie szkodliwych, dużych objętości oddechowych.
- Optymalna rola trybów wsparcia nieinwazyjnego w COVID-19 jest obecnie nieznana. CPAP może być racjonalnym wyborem dla niektórych pacjentów z umiarkowaną hipoksemią i niewydolnością jednonarządową. Jak zawsze, potrzebne są dalsze badania.
ERRATA z dnia 26.03.2020
Jak się okazuje Niemcy także z powodzeniem zaczęli wykorzystywać CPAP’y w leczeniu osób z łagodnym przebiegiem ostrej niewydolności oddechowej przy COVID- przeczytacie o tym w tym artykule.
UWAGA: Proszę pamiętać, że terapia CPAP, jak i tlenoterapia powinny być stosowane tylko i wyłącznie na zalecenie i pod kontrolą lekarza. Nie zalecamy zakupu aparatu CPAP jako elementu domowej terapii przy COVID-19.