Na pewno słyszałeś o tym, że automatyczne CPAP’y (APAP’y) mają zaimplementowany algorytm, który automatycznie dostosowuje ciśnienie. Ale czy wiesz dokładnie na czym on polega? Skąd urządzenie wie, że należy podnieść ciśnienie? I czy te algorytmy są nam w ogóle potrzebne?
Zacznijmy może od ostatnie pytania. Wielu osobom będzie pewnie ciężko w to uwierzyć ale algorytmy używane są w aparatach CPAP dopiero od 2000 rok. Wcześniej ciśnienie było ustalane przez lekarza w trakcie procesu zwanego miareczkowaniem. Polegało to na powtórzeniu badania polisomnograficznego ale już z aparatem CPAP, na którym w trakcie snu ustalano w sposób doświadczalny optymalne ciśnienie. Nie jest to sprawa wcale prosta, bo zbyt niskie ciśnienie może nie wystarczyć aby wyeliminować bezdechy obturacyjne… a zbyt wysokie zazwyczaj skutkują bezdechami centralnymi. W czasie aparatów manualnych nikt nie mówił o tym, że niestety bezdechy bardzo się różnią w zależności od godziny snu, od tego czy jesteśmy zmęczeni, zestresowani, czy braliśmy przed snem jakieś leki itd. Powoduje to, że tak na prawdę proces ustawiania optymalnego ciśnienia powinien być ciągły… i dokładnie na tą potrzebę odpowiadają algorytmy. Nie zmienia to faktu, że do dzisiaj z powodzeniem sprzedawane są urządzenia manualne i w indywidualnych przypadkach mogą być one nawet bardziej wskazane niż automat.
Ale wróćmy do tematu algorytmów wykorzystywanych w urządzeniach automatycznych. W praktyce robią one dokładnie to samo co lekarz w trakcie miareczkowania ale dzieje się to nieustannie, każdej nocy i przy każdym oddechu. Maszyna stara się podać najniższe efektywne ciśnienie i tym samym maksymalizować skuteczność i minimalizując skutki uboczne terapii. Algorytm działa zawsze w widełkach ustawionych przez lekarza i zasadne jest ich ustawienie w każdym przypadku, chociaż coraz częściej spotykam się z maszynami z „otwartymi” ustawieniami, w których lekarze pozwalają maszynie działać w pełnym zakresie.
Algorytm działa na bazie danych zbieranych w trakcie terapii. Początkowo wymagało to instalacji różnych dodatkowych czujników takich jak np. mikrofon czy pulsoksymetr- dzisiaj urządzenia opierają się na bardzo precyzyjnym pomiarze samego przepływu i zmian ciśnienia powietrza.

Na wykresie powyżej przedstawione są podstawowe trzy zaburzenia oddechu- spłycenie oddechu, chrapanie i bezdech. W każdym z tych przypadków urządzenie reaguje zwiększeniem ciśnienia. Co ciekawe algorytm potrafi dobrać stopień wzrostu ciśnienia w zależności od zaburzenia.
Z zaburzeniami obturacyjnymi (spowodowanymi zamknięciem drug oddechowych) radzą sobie lepiej albo gorzej wszystkie urządzenia na rynku. Zdecydowanie wyższą szkołą jazdy jest wykrycie bezdechów centralnych, w których drogi oddechowe pozostają otwarte. Z tym radzą sobie już tylko najlepsze firmy. A jest to niezmiernie ważne, mając na uwadze fakt, że podniesienie ciśnienia identycznie jak to ma miejsce w bezdechu obturacyjnym zaowocuje wręcz nasileniem problemu.
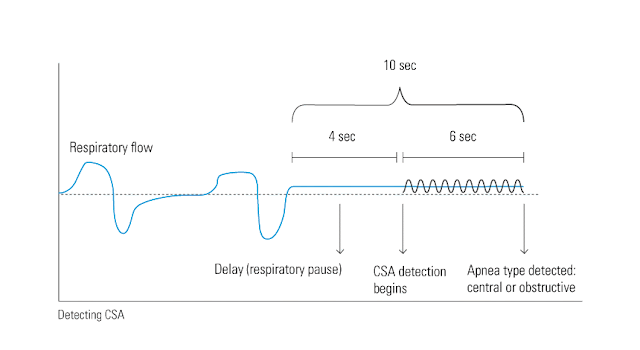
Jak urządzenia sobie radzą z rozpoznaniem bezdechów centralnych? Otóż urządzenie przez kilka sekund zaczyna „pulsować” powietrzem mierząc efektywne zmiany ciśnienia. W ten sposób jest w stanie policzyć objętość gazu i tym samym to czy drogi oddechowe są otwarte czy zamknięte. Bardzo sprytne!
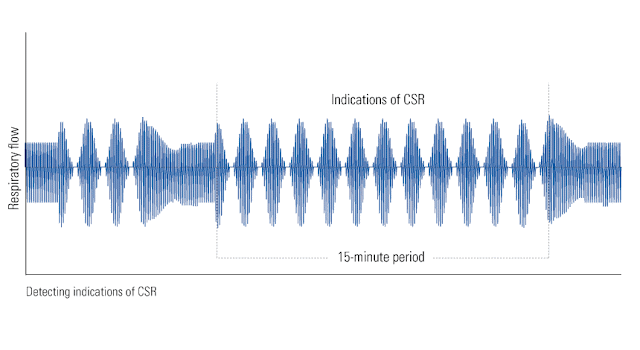
Ostatnim i chyba najbardziej trudnym w diagnostyce są epizody oddechu periodycznego (oddech Cheyne’a-Stokesa). Jest on objawem niewydolności oddechowej i często spotykany u pacjentów kardiologicznych i przy uszkodzeniach OUN. W tym przypadku monitorowany jest dłuższy okres czasu i poszukiwane są wzorce oddechowe mogące wskazać na ten typ zaburzenia. Nie potrafię tego potwierdzić na bazie materiałów od producentów ale w pracy naukowej czytałem, że najlepsze urządzenia potrafią też monitorować pośrednio pracę serca, „nasłuchując” w wydychanym powietrzu pulsowania od serca. To jest na prawdę fascynujące!
Urządzenia potrafią wykrywać także wybudzenia i rejestrować tzw. RERA (wysiłek oddechowy związany z wybudzeniami).
Pomimo pozornie prostego i dobrze opisanego nauką zagadnienia algorytmy poszczególnych producentów bardzo się od siebie różnią. Producenci traktują swój algorytm jako know-how, którym niezbyt chętnie się dzielą, więc pozostaje nam analizować pracę aparatów. Różnią się nie tylko ilością i rodzajami epizodów bezdechów na jakie reagują ale także sposobem reakcji oraz tym co się dzieje potem. Dla przykładu Resmed daje nacisk na to aby nie wybudzać pacjenta i stara się eliminować większe skoki ciśnień. W przypadku Philipsa logika jest taka, że ciśnienie jest podnoszone tylko na krótki czas i szybko opuszczane aby obniżyć średnie ciśnienie terapii i zapobiegać bezdechom centralnym. Jestem przekonany, że mając dokładną wiedzę jak działają algorytmy w różnych urządzeniach, można by było dobrać optymalny dla konkretnego przypadku.
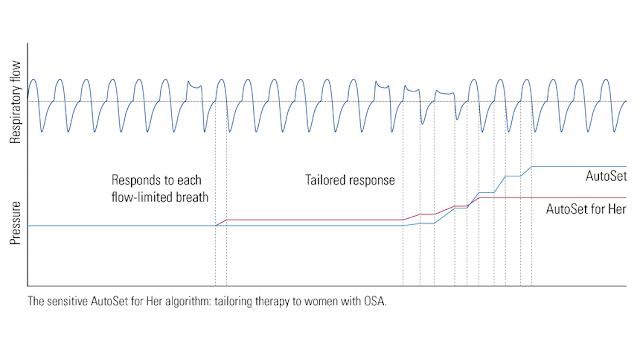
Ostatnią ciekawostką jest fakt, że Resmed daje w pewnym stopniu kontrolę nad algorytmem użytkownikowi. W swoich urządzeniach dał funkcję, która ogranicza skoki ciśnienia dla osób, którym one przeszkadzają. Przygotował też zupełnie inny algorytm dedykowany dla kobiet. Bo jak się okazuje bezdech kobiecy jest zazwyczaj inny niż ten u mężczyzn. Dlatego w wersji Air Sense 10 For Her można włączyć algorytm, w którym urządzenie reaguje zdecydowanie szybciej na bezdechy ale równocześnie podawane ciśnienie nie rośnie tak szybko jak w standardowym aparacie. Jestem przekonany, że w kolejnych wersjach urządzenia, pojawi się także opcja w której to aparat będzie potrafił wybrać jaki rodzaj algorytmu jest optymalny dla danej osoby i prawdopodobnie pojawi się ich więcej niż dwa.







